Распространённость, спектр и взаимосвязи краткосрочных и долгосрочных последствий COVID-19 у детей
- Авторы: Мескина Е.Р.1, Хадисова М.К.1, Ушакова А.Ю.1, Целипанова Е.Е.1, Галкина Л.А.1
-
Учреждения:
- Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
- Выпуск: Том 102, № 1 (2025)
- Страницы: 43-61
- Раздел: ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
- URL: https://microbiol.crie.ru/jour/article/view/18705
- DOI: https://doi.org/10.36233/0372-9311-617
- EDN: https://elibrary.ru/ppuklt
- ID: 18705
Цитировать
Аннотация
Введение. Данные о распространённости cостояния после COVID-19 (Post-COVID-19 condition, РСС) у детей различаются из-за отсутствия конкретных диагностических критериев, надёжных биомаркеров и ограничений многих проведённых исследований. Важно изучить связь между РСС, функциональными расстройствами в прошлом и любыми событиями после перенесённого COVID-19, чтобы оценить истинное бремя РСС у детей.
Цель — определение распространённости РСС во взаимосвязи с исходными функциональными расстройствами у детей в течение года после нетяжёлой формы COVID-19 и острой респираторной вирусной инфекции (ОРВИ) другой этиологии.
Материалы и методы. В проспективное исследование методом сплошной выборки включены дети младше 18 лет, госпитализированные в больницу с подозрением на COVID-19, у которых COVID-19 был подтверждён в полимеразной цепной реакции с обратной транскрипцией (n = 121) или исключён молекулярным и серологическим методами (группа ОРВИ; n = 105). Информация о пациентах собрана с сентября 2020 г. по декабрь 2021 г. путём анкетирования в индексных точках: при выписке из больницы и через 1, 3, 6 и 12 мес. Тяжёлые формы COVID-19 и пациенты с хроническими заболеваниями были исключены. Учитывали функциональные расстройства в анамнезе и любые события, связанные с нарушением здоровья, в течение года наблюдения, выраженность симптомов. Анализ проведён в группах детей < 6 лет и ≥ 6 лет. Симптомы были сгруппированы в кластеры.
Результаты. Симптомы определены с частотой 32% у детей < 6 лет и 39% у детей ≥ 6 лет. Наиболее распространёнными были психоэмоциональный, респираторный кластеры и синдром вегетативных дисфункций (СВД). Симптомы в большинстве случаев были лёгкими с продолжительностью 3–6 мес. После поправки на возраст, СВД в анамнезе и повторные эпизоды ОРВИ не установлено разницы распространённости симптомов между подтверждённым и исключённым COVID-19, кроме гипосмии, частота которой у детей ≥ 6 лет уменьшилась с 14,3% при выписке из больницы до 2,4% через год. Среди пациентов без истории СВД в прошлом и без повторных ОРВИ в течение года РСС de novo было редким явлением (2,7–8,0%) без отличий между COVID-19 и ОРВИ другой этиологии. Риски РСС были существенно повышены у пациентов с СВД в анамнезе: скорректированное отношение шансов через 1 мес — 3,19 (95% ДИ 1,89–5,38), через 6 мес — 3,33 (95% ДИ 1,81–6,15). Множественные (5–25) и устойчивые (во всех индексных точках) симптомы, оценённые пациентами как существенные, возникали de novo редко — 1,7% (95% ДИ 0,4–4,9), но значительно чаще у детей с СВД в анамнезе — 25% (95% ДИ 13,6–39,6%); разница — 23,3% (10,9–35,7%); отношение шансов 14,8 (4,4–50,6); р < 0,001. Повторные эпизоды ОРВИ были важным фактором риска увеличения жалоб когнитивного кластера и ваготонического СВД через 3–6 мес наблюдения.
Заключение. Получены результаты, косвенно поддерживающие концепцию, в которой РСС представляет собой соматоформное функциональное расстройство, вероятно, социогенного характера у тревожных на исходном уровне пациентов. Некоторые пациенты с последствиями COVID-19 и ОРВИ действительно нуждаются в медицинской и психосоциальной реабилитации. Изучение РСС представляет новые аспекты последствий широко распространённых респираторных вирусных инфекций.
Полный текст
Введение
Среди множества глобальных проблем пандемии COVID-19 немаловажное место отводится нарушениям здоровья, которые сохраняются, прогрессируют или возникают после острого периода COVID-19, значительно влияя на повседневную деятельность человека и ухудшая качество жизни.
В научной литературе используются несколько терминов, определяющих длительные последствия COVID-19. Они были предложены позже обозначенной проблемы и касаются сроков возникновения и длительности устойчивых симптомов без конкретизации их эпидемиологических и клинических и характеристик. По определению Всемирной организации здравоохранения (ВОЗ), «состояние после COVID-19 (Post-COVID-19 condition, РСС)» возникает у лиц с историей подтверждённой или вероятной инфекции SARS-CoV-2, когда симптомы, первоначально возникшие в течение 3 мес после острого периода, длятся не менее 2 мес и, как правило, влияют на повседневную деятельность». Это определение может использоваться у пациентов всех возрастов1 и принято в настоящей публикации. Термин «пост-острые последствия COVID-19 (Postacute sequelae of SARS-CoV-2 (PASC)», предложенный National Institutes of Health, по существу, аналогичен определению ВОЗ [1]. Согласно уточнению другой группы экспертов, термин Long COVID учитывает хотя бы один физический симптом при прочих аналогичных условиях [2]. Отсутствие альтернативной причины нарушений упомянуто как одна их ключевых дефиниций РСС. В настоящее время РСС имеет специальный код нозологической единицы клинического диагноза.
Распространённость, спектр, иерархия и продолжительность симптомов РСС характеризуются значительной гетерогенностью (0,8–74,5%) [3, 4]. У детей и подростков описано более 200 симптомов [5]. С переменным ранговым местом перечислены (в большинстве исследованиях менее 10–20%) слабость, утомляемость, лихорадка, одышка, кашель, головная боль, головокружение, непереносимость физических нагрузок, эмоциональные расстройства, нарушения сна, снижение концентрации, трудности с обучением, гипосмия, дисгевзия, абдоминальная боль [5–7]. Поздние крупные педиатрические контролируемые исследования и метаанализы с сотнями тысяч участников определили симптомы РСС на уровне 25–30% после SARS-CoV-2-инфекции любой формы тяжести у амбулаторных и госпитализированных пациентов [6–8], а также у бессимптомных носителей [9]. Высокое качество исследований ассоциировано с более низким подтверждением РСС [10].
Объединённые оценки инфицированных SARS-CoV-2 детей и неинфицированных (по результатам тестирования при помощи полимеразной цепной реакции) определили одинаковые устойчивые симптомы с небольшой разницей или её отсутствием. Риски отдельных симптомов (гипосмии, дисгевзии, непереносимости физических нагрузок, одышки, когнитивного дефицита, выпадения волос, сердцебиения и усталости) у SARS-CoV-2-положительных пациентов были немного выше, на 2–8% [3, 11], увеличиваясь до 15–30% среди подростков старше 11 лет [12]. Факторы риска педиатрического РСС, помимо подросткового возраста, могут включать женский пол (хотя в остром периоде COVID-19 гендерных отличий не имеет), европейскую расу, тяжёлые формы болезни, пребывание в отделении реанимации и интенсивной терапии, длительность госпитализации, комбинированную коморбидность и исходные нарушения психического здоровья [3, 7, 13]. Другие исследования не обнаружили связи РСС с демографическими показателями (возрастом, полом и расой) [8].
Симптомы могут впервые возникнуть в периоде ранней реконвалесценции COVID-19, сохраняться с различной продолжительностью, колебаться или рецидивировать. У детей траектория основных симптомов РСС снижается со временем от 20–35 до 3–15% без статистических отличий от контроля [7, 14–16]. Распространённость одних симптомов может нарастать через 3–6 мес (до 50–60%) и затем удерживаться на высоком уровне, других — снижаться различными темпами или сохраняться с исходной низкой частотой [16]. У некоторых детей симптомы возникали de novo после 6–12 мес наблюдения [18]. Однако через 6 мес после тестирования как у SARS-CoV-2-положительных (24%), так и SARS CoV-2-отрицательных (17%) пациентов обнаруживались симптомы, соответствовавшие определению РСС [18].
В целом, в сравнении со взрослыми, бремя педиатрического РСС было умеренным или низким, симптомы были более лёгкими и регистрировались значительно реже [3, 11, 16]. Тем не менее РСС значительно снижало качество жизни детей [20] и повседневную активность, было помехой в учебе и требовало более частых обращений за медицинской помощью [20].
Проблемы РСС очевидны [10, 21]. Ограничения включают отсутствие стандартизированных клинических паттернов и биомаркеров, позволяющих его описать и диагностировать, что приводит к определённым трудностям диагностики и планирования клинических исследований. Только 35% опубликованных отчётов использовали 1 из 3 определений РСС (PASC) [22]. Из 110 детей, обратившихся за медицинской помощью с подозрением на РСС, диагноз был подтверждён у 29%, альтернативные соматические/психические заболевания установлены у 47%, причина жалоб осталась невыясненной у 23% [23]. Отзыв, ошибочный отбор, неправильная классификация, отсутствие ответов и/или потеря последующего наблюдения, а также существенная гетерогенность полученных результатов и ограничения метаанализов в связи с недостаточностью данных могут быть объективными недостатками многих публикаций. Тем самым качество доказательств и методологическая строгость ряда научных работ могли быть неоптимальными [4, 6, 10].
С другой стороны, однотипные симптомы у SARS-CoV-2-позитивных и SARS-CoV-2-негативных пациентов предполагают влияние дополнительных факторов, которые до сих пор чётко не определены. В большинстве исследований в качестве предикторов риска РСС указаны хронические заболевания, рутинно зарегистрированные в медицинских базах данных и электронных картах, но не исследовалась роль исходных функциональных расстройств и возможных новых заболеваний в контексте гетерогенного лабильного симптомокомплекса РСС и условий пандемии новой инфекции.
Данное проспективное исследование было запланировано и выполнено на ранних этапах пандемии SARS-CoV-2, но, несмотря на это, результаты его могут быть полезны, т. к. оно является первой попыткой учесть исходные функциональные расстройства у детей в качестве предиктора риска РСС, а также возможность общих последствий COVID-19 и других респираторных инфекций, что, как представляется, поможет достичь лучшего понимания РСС.
Цель исследования — определение распространённости РСС во взаимосвязи с исходными функциональными расстройствами у детей в течение года после нетяжёлой формы COVID-19 и острой респираторной вирусной инфекции (ОРВИ) другой этиологии.
Материалы и методы
Дизайн исследования
Проведено обсервационное продольное исследование методом сплошной выборки краткосрочных и долгосрочных последствий нетяжёлой формы COVID-19 в сравнении с острой респираторной инфекцией другой этиологии у детей любого возраста, госпитализированных в инфекционный стационар. В остром периоде заболевания и в течение года после него наблюдались дети без исходных нарушений здоровья или имевшие в истории развития признаки только функциональных расстройств.
Участники
В исследование включались дети с ОРВИ верхних и нижних дыхательных путей вне зависимости от её сроков. С целью избежать смещения данных, связанных с факторами риска, в исследование не включались дети с тяжёлой и осложнённой формами болезни, имеющие установленные хронические заболевания, а также признаки первичного синдрома вегетативной дисфункции (СВД), в том числе органическое поражение и травмы центральной и периферической нервной системы, чрезмерное перенапряжение нервной системы (отчётливо установленный физический или эмоциональный стресс, занятия спортом в профессиональных секциях), сахарный диабет, ожирение, другие эндокринные нарушения, хронические заболевания сердца, лёгких, нервной, гастроинтестинальной и мочевыводящей систем, иммунодефицит любой этиологии, онкологические и аутоиммунные заболевания.
Пациенты рекрутировались с сентября 2020 г. по декабрь 2021 г., т. е. после первой «волны» уханьского штамма SARS-CoV-2 и до начала распространения генетических вариантов SARS-CoV-2 Omicron в России. В исследование были включены 250 детей в возрасте до 18 лет. COVID-19 был подтверждён рутинными методами на основании положительного теста РНК SARS-CoV-2 в мазках из носа и ротоглотки, взятых в момент госпитализации. Группой сравнения (группа ОРВИ) служили пациенты, у которых COVID-19 был исключён отрицательными мазками из носа и ротоглотки в полимеразной цепной реакции с обратной транскрипцией и серологическими тестами с определением анти-SARS-CoV-2 IgM и IgG в иммуноферментном анализе перед выпиской из стационара на 7–10-й день болезни. Тестирование на другие респираторные вирусы не проводили. Набор пациентов в каждую группу (COVID-19 и ОРВИ) был остановлен на 125-м включенном пациенте. Из исследования было исключено 9,6% пациентов (COVID-19 — 3,2%, ОРВИ — 16%) в связи с развитием тяжёлой пневмонии или потерей контакта за период исследования. Дополнительно из группы ОРВИ исключались пациенты с диагностическими титрами специфических анти-SARS-CoV-2 IgM и IgG. Сравнительный анализ данных проведён в группах численностью 121 (COVID-19) и 105 (ОРВИ) пациентов.
Лечение COVID-19 в стационаре проводили согласно Временным методическим рекомендациям Министерства здравоохранения РФ «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версии 1–7, а также Методическим рекомендациям Министерства здравоохранения РФ «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей», версии 1 (03.04.2020) и 2 (03.07.2020), актуальным в тот период.
Сбор информации о пациентах был выполнен путём анкетирования матерей и детей старшего возраста в периоде госпитализации и в течение последующего года при телефонном контакте в индексных (контактных) точках через 1, 3, 6 и 12 мес ( ± 5 дней) после неё.
Физическое, психоэмоциональное и когнитивное развитие детей различается с возрастом. Оценка состояния здоровья детей младшего возраста в большей мере зависит от сведений, предоставленных матерью. Дети школьного и подросткового возраста в состоянии предъявлять активные жалобы. Поэтому для детей младше и старше 6 лет были разработаны опросники, адаптированные по возрасту. Опросники были составлены с учётом данных литературы и возможных симптомов после перенесённого COVID-19. Оба опросника содержали два блока вопросов. Первый блок (анамнестический) — 15 вопросов, позволяющих оценить функциональные расстройства (в том числе гастроинтестинальные, дисфункцию вегетативной нервной системы (ВНС), психоэмоциональное состояние, заболеваемость) в анамнезе ребёнка. Опросник второго блока (наблюдательный) для детей < 6 лет включал 53 вопроса, а для детей ≥ 6 лет — 76 вопросов. Оба опросника содержали вопросы об активных жалобах, общем состоянии пациента, интенсивности нарушений при их наличии, признаках психоэмоциональных, когнитивных, функциональных (в том числе гастроинтестинальных) расстройств и СВД, субъективных ощущениях боли, частоте обращений к врачу-педиатру и специалистам, любых заболеваниях, в том числе впервые возникших, фактах госпитализаций, фармакологическом лечении. Оценивали также ответы на вопросы: «Ваше самочувствие хуже, чем до заболевания, или такое же?», «Как Вы оцениваете собственные симптомы: как лёгкие, умеренные или серьёзные?», «Симптомы, которые есть в настоящее время, наблюдались до заболевания?». Дополнительно предлагали оценить состояние общего здоровья по 100-балльной шкале. В случае возникновения повторных ОРВИ информацию о тестировании на SARS-CoV-2 собирали со слов матерей.
За период наблюдения всего зарегистрировано 277 повторных эпизодов ОРВИ, из них рутинно тестировано 85,9% детей. COVID-19 в периоде годичного наблюдения был подтверждён в 3 случаях (эти пациенты не были исключены из исследования). Исследованием не были предусмотрены клиническая и инструментальная диагностика СВД, миалгического энцефаломиелита/синдрома хронической усталости, а также другие исследования, оценивающие функцию различных органов и систем. Анализ проведён в группах детей, стратифицированных по возрасту.
Этическая экспертиза
Законные представители пациентов подписали информированное согласие на участие в исследовании, согласились заполнить разработанные анкеты и ответить на вопросы во время телефонных контактов в течение года после выписки из больницы. Протокол исследования и информированное согласие на участие в исследовании одобрены Независимым этическим комитетом МОНИКИ им. М.Ф. Владимирского (протокол № 10 от 01.09.2020).
Использованные термины и определения
В данной публикации используется термин «Состояние после COVID-19 (Post-COVID-19 condition, РСС)» согласно определению ВОЗ с учётом всех признаков (хотя бы одного) [2], продолжающихся или возникших в течение года. Группы симптомов были сгруппированы по кластерам для удобства их статистического анализа: эмоциональный, когнитивный, усталости, гастроинтестинальный, респираторный и СВД с подкластерами сердечно-сосудистых вегетативных расстройств, симпатикотонического или ваготонического типов. Определения всех использованных терминов подробно представлены в Дополнительных материалах на сайте журнала. Следует подчеркнуть, что сгруппированные в кластеры симптомы логически перекрываются. Также представлены отдельные наиболее часто встречающиеся симптомы. Частота новых симптомов определялась как доля участников с симптомом на дату телефонного контакта, но не имевших этого симптома во всех предшествующих индексных точках.
Статистический анализ
Статистический анализ результатов исследования проведён с использованием пакетов программ «Microsoft Exсel 2011», «Statistica v. 7.0» («StatSoft Inc.»). Выполнено описание количественных и качественных данных с расчётом значений среднего арифметического (M), стандартного отклонения (SD), медианы (Me), нижнего и верхнего квартилей [Q1; Q3]. Дискретные признаки представлены в виде доли (%) случаев от общего числа наблюдений. При сравнении нескольких динамических измерений дихотомических переменных использован Q-критерий Кохрена, зависимых качественных показателей — ранговый дисперсионный анализ. При сравнении частот событий в независимых группах применяли критерий χ2 Пирсона для четырёхпольных и произвольных таблиц, качественных переменных — двусторонний критерий Манна–Уитни, для сравнения парных зависимых переменных — критерий Мак-Немара с поправкой Йетса. При количестве переменных в 1 ячейке четырёхпольной таблицы менее 5 использовали двусторонний критерий Фишера.
Для оценки величины рисков использовали следующие критерии: частоту события в сравниваемых группах, относительный риск (ОР) события в сравниваемых группах, отношение шансов (ОШ) события к отсутствию шансов события в сравниваемых группах с расчётом 95% доверительных интервалов (ДИ). ОШ < 1 свидетельствует о снижении риска, ОШ = 1 — об отсутствии эффекта, ОШ > 1 — об увеличении риска. Предикторы долгосрочных симптомов оценивались с использованием одно- и многомерной модели логистической регрессии и представлены скорректированными ОШ и 95% ДИ. Статистически значимыми считали различия при p < 0,05.
Результаты
Младший возраст, дети < 6 лет
Исходно в больнице группа COVID-19 отличалась от группы ОРВИ отсутствием крупа (против 8,6%) и бронхита (против 31% соответственно), но более длительным курсом антибактериальной и противовирусной терапии. Разница была формальной из-за отсутствия рекомендаций выделять соответствующие клинические формы COVID-19. Частота внебольничной пневмонии в сравниваемых группах была сопоставимой. В анамнезе пациентов < 6 лет с COVID-19 чаще регистрировались симптомы СВД, функциональные, в том числе гастроинтестинальные расстройства (24,3% против 5,2%; р = 0,006) и атопический дерматит (18,9% против 3,4%; р = 0,026). Более подробно характеристика сравниваемых групп представлена в табл. S1 и табл. S2 в Дополнительных материалах на сайте журнала.
В момент выписки из больницы жалобы/признаки определены у 32 и 38% пациентов < 6 лет без статистической разницы между группами COVID-19 и ОРВИ (табл. 1). В основном нарушения здоровья детей были лёгкими, а количество симптомов/признаков на одного ребёнка — небольшим (как правило, 1–2, не более 3–5). В течение года частота активных жалоб была стабильной в пределах 5–20%. Пик симптомов/признаков, выявленных опросниками, зарегистрирован к 3–6 мес наблюдения с максимальной частотой в группе ОРВИ. Материнская балльная (интегральная) оценка состояния здоровья детей ассоциировалась с данными опросников и продемонстрировала последовательное улучшение после COVID-19 и отсутствие существенных перемен после ОРВИ с худшими в сравнении с COVID-19 показателями, начиная с 3 мес наблюдения (табл. 1).
Таблица 1. Частота регистрации симптомов и признаков у детей младше 6 лет в пост-остром периоде COVID-19 (n = 37) и ОРВИ другой этиологии (n = 58)
Table 1. Frequency of registration of symptoms and signs in children under 6 years in post-acute of COVID-19 (n = 37) and ARTI of other etiology (n = 58)
Жалобы, симптомы, признаки Сomplaints, symptoms, signs | Выписка из больницы Discharge from the hospital | Через 1 мес After 1 month | Через 3 мес After 3 months | Через 6 мес After 6 months | Через 12 мес After 12 months | р2 | |
Самочувствие нарушено (самооценка), n (%) Well-being is impaired (self-assessment), n (%) | COVID-19 ОРВИ | ARTI | 6 (16,2) 8 (13,8) | 4 (10,8) 7 (12,1) | 7 (18,9) 12 (20,7) | 8 (21,6) 8 (13,8) | 6 (16,2) 3 (5,2) | 0,699 0,185 |
в том числе в лёгкой степени including mild cases | COVID-19 ОРВИ | ARTI | 5 (13,5) 5 (8,6) | 4 (10,8) 4 (6,9) | 6 (16,2) 11 (19,0) | 7 (18,9) 6 (10,3) | 6 (16,2) 3 (5,2) | 0,914 0,066 |
Жалобы/симптомы, всего (любые, хотя бы один признак, выявленный анкетированием), n (%) Complaints/symptoms, total (any, at least one sign identified by the questionnaire), n (%) | COVID-19 ОРВИ | ARTI | 12 (32,4) 22 (37,9) | 8 (21,6) 25 (43,1) р1 = 0,033 | 10 (27,0) 35 (60,3) р1 = 0,002 | 17 (45,9) 26 (44,8) | 10 (27,0) 25 (43,1) | 0,061 0,035 |
Среднее количество признаков, M ± SD The average quantity of signs, M ± SD | COVID-19 ОРВИ | ARTI | 1,3 ± 0,1 1,8 ± 0,8 | 1,5 ± 0,8 2,4 ± 1,2 | 1,4 ± 0,8 1,8 ± 0,9 | 2,4 ± 1,6 1,8 ± 1,2 | 1,9 ± 1,1 1,8 ± 1,0 | 0,670 0,734 |
Средний балл самооценки общего состояния здоровья, M ± SD / Me [Q1; Q3] The average quantity of signs, M ± SD / Me [Q1; Q3] | COVID-19 ОРВИ | ARTI | 87,8 ± 17,3 / 90 [80; 100] 91,3 ± 12,2 / 100 [80; 100] р1 = 0,329 | 95,4 ± 7,3 / 100 [90; 100] 90,7 ± 11,1 / 100 [80; 100] р1 = 0,076 | 97,3 ± 6,5 / 100 [100; 100] 92,2 ± 10,9 / 100 [80; 100] р1 = 0,021 | 97,3 ± 8,7 / 100 [100; 100] 92,4 ± 11,7 / 100 [80; 100] р1 = 0,018 | 98,9 ± 5,2 / 100 [100; 100] 94,7 ± 9,2 / 100 [90; 100] р1 = 0,008 | < 0,001 0,314 |
Слабость, утомляемость, нарушение двигательной активности, n (%) Weakness, fatigue, locomotor activity decreased, n (%) | COVID-19 ОРВИ | ARTI | 1 (2,7) 1 (1,7) | 1 (2,7) 2 (3,4) | 1 (2,7) 1 (1,7) | 2 (5,4) – | 1 (2,7) – | 0,406 0,147 |
Кожная сыпь, n (%) Skin rash, n (%) | COVID-19 ОРВИ | ARTI | – 3 (5,2) | – – | 2 (5,4) 5 (8,6) | 1 (2,7) 2 (3,4) | – 3 (5,2) | – – |
Выпадение волос, n (%) Hair loss, n (%) | COVID-19 ОРВИ | ARTI | – – | – 2 (3,4) | 1 (2,7) – | – – | – – | – – |
Одышка без катаральных симптомов, n (%) dyspnea without catarrhal symptoms, n (%) | COVID-19 ОРВИ | ARTI | – 1 (1,7) | 1 (2,7) – | – – | – – | – – | – – |
Психоэмоциональные расстройства, n (%) Psychoemotional disorders, n (%) | COVID-19 ОРВИ | ARTI | 2 (5,4) 3 (5,2) | 6 (16,2) 10 (17,2) | 6 (16,2) 12 (20,7) | 5 (13,5) 8 (13,8) | 2 (5,4) 7 (12,1) | 0,234 0,002 |
*Психоэмоциональные расстройства de novo по отношению к предыдущей временнóй точке, n (%) Psychoemotional disorders de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 1 (2,7) – | 2 (5,4) 6 (10,3) | 4 (10,9) 3 (5,2) | 1 (2,7) – | – – | – – |
Нарушения сна, беспокойный сон, n (%) Sleep disorders, restless sleep, n (%) | COVID-19 ОРВИ | ARTI | 6 (16,2) 1 (1,7) р1 = 0,013 | 2 (5,4) 2 (3,4) | 5 (13,5) 2 (3,4) | 3 (8,1) 2 (3,4) | 1 (2,7) 3 (5,2) | 0,060 0,644 |
*Нарушения сна, беспокойный сон de novo по отношению к предыдущей временнóй точке, n (%) Sleep disorders, restless sleep de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 5 (13,5) 1 (1,7) р1 = 0,032 | 1 (2,7) 1 (1,7) | 2 (5,4) 1 (1,7) | – 1 (1,7) | – – | – – |
Когнитивная дисфункция, n (%) Cognitive dysfunction, n (%) | COVID-19 ОРВИ | ARTI | 1 (2,7) – | 2 (5,4) – | 1 (2,7) – | 3 (8,1) – | 2 (5,4) – | 0,406 0,406 |
Симптомы СВД (любые признаки), n (%) Аutonomic dysfunction (any signs), n (%) | COVID-19 ОРВИ | ARTI | 10 (27,0) 11 (19,0) | 7 (18,9) 16 (27,6) | 7 (18,9) 13 (22,4) | 7 (18,9) 10 (17,2) | 7 (18,9) 12 (20,7) | 0,670 0,111 |
*Симптомы СВД de novo по отношению к предыдущей временнóй точке, n (%) AD de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 5 (13,5) 6 (10,3) | 3 (8,1) 8 (13,8) | – 1 (1,7) | – 2 (3,4) | 2 (5,4) 2 (3,4) | – – |
Гастроинтестинальные расстройства (всего), n (%) Gastrointestinal disorders (total), n (%) в том числе: | including: | COVID-19 ОРВИ | ARTI | 1 (8,1) 5 (8,6) | 2 (5,4) 13 (22,4) р1 = 0,041 | 1 (2,7) 5 (8,6) | 12 (32,4) 5 (8,6) р1 = 0,004 | 3 (8,1) 3 (3,4) | < 0,001 0,016 |
боли в животе abdominal pain | COVID-19 ОРВИ | ARTI | – 2 (3,4) | 1 (2,7) 2 (3,4) | – 1 (1,7) | – 1 (1,7) | 2 (5,4) 1 (1,7) | |
запор constipation | COVID-19 ОРВИ | ARTI | 1 (2,7) 1 (1,7) | 1 (2,7) – | 1 (2,7) 2 (3,4) | 1 (2,7) 1 (1,7) | – – | |
диарея diarrhea | COVID-19 ОРВИ | ARTI | – 2 (3,4) | – 12 (20,7) | – 2 (3,4) | 11 (29,7) 3 (5,2) | 1 (2,7) 1 (1,7) | |
*Гастроинтестинальные расстройства de novo по отношению к предыдущей временнóй точке, n (%) Gastrointestinal disorders de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | – 3 (5,0) | 1 (2,7) 11 (18,3) р1 = 0,026 | – 3 (5,2) | 3 (8,1) 1 (1,7) | 1 (2,7) – | – – |
Катаральные симптомы на момент телефонного контакта, n (%) Catarrhal symptoms at the telephone contact, n (%) | COVID-19 ОРВИ | ARTI | 2 (5,4) 15 (25,9) р1 = 0,013 | 1 (2,7) 14 (24,1) р1 = 0,003 | 2 (5,4) 21 (36,2) р1 < 0,001 | 4 (10,8) 18 (31,0) р1 = 0,023 | 4 (10,8) 21 (36,2) р1 = 0,004 | 0,435 0,433 |
Только катаральные симптомы, n (%) Catarrhal symptoms only, n (%) | COVID-19 ОРВИ | ARTI | 2 (5,4) 11 (19,0) 0,061 | 2 (5,4) 3 (5,2) | 1 (2,7) 16 (27,6) р1 = 0,002 | 2 (5,4) 10 (17,2) р1 = 0,091 | 2 (5,4) 10 (17,2) р1 = 0,091 | 0,910 0,006 |
Повторные эпизоды ОРВИ между точками телефонного контакта, n (%) Recurrent episodes of ARTI episodes between the points of telephone contact, n (%) | COVID-19 ОРВИ | ARTI | – – | 6 (16,2) 16 (27,6) | 5 (13,5) 27 (46,6) р1 < 0,001 | 11 (29,7) 29 (50,0) р1 = 0,052 | 18 (48,6) 25 (43,1) | < 0,001 0,045 |
Частота осложнённого течения ОРВИ (круп, пневмония фебрильные судороги, лимфаденит), n (%) Frequency of complicated course of ARTI (croup, pneumonia, febrile convulsions, lymphadenitis), n (%) | COVID-19 ОРВИ | ARTI | – – | – 3 (5,1) | – 2 (3,4) | 1 (2,7) 2(3,4) | 1 (2,7) 1 (1,7) | – – |
Частота антибактериальной терапии, n (%) ABT frequency, n (%) | COVID-19 ОРВИ | ARTI | – – | – 3 (5,1) | – 7 (12,1) | 2 (5,4) 9 (15,5) | – 7 (12,1) | – 0,089 |
Количество детей, обращавшихся к врачу за период между точками телефонного контакта, n (%) The children number with doctor’s appointment between telephone contact points, n (%) | COVID-19 ОРВИ | ARTI | – – | 6 (16,2) 17 (29,3) | 7 (18,9) 27 (46,6) р1 = 0,007 | 13 (35,1) 26 (44,8) | 12 (32,4) 22 (37,9) | 0,056 0,155 |
Среднее число обращений к врачу, M ± SD Аverage number of medical appointments, M ± SD | COVID-19 ОРВИ | ARTI | 1,2 ± 0,4 1,1 ± 0,7 | 1,9 ± 0,9 1,2 ± 0,5 | 1,5 ± 0,9 1,2 ± 0,6 | 1,3 ± 0,5 1,2 ± 0,5 | 0,428 0,391 | |
Количество госпитализаций между точками телефонного контакта, n (%) The hospitalizations number between telephone contact points, n (%) | COVID-19 ОРВИ | ARTI | – – | – 3 (5,1) | 1 (2,7) – | 1 (2,7) 3 (5,1) | 2 (5,4) – | – – |
Примечание. Здесь и в табл. 2: *в момент выписки из больницы признаки de novo по отношению к периоду до заболевания. Для сравнения динамики частот признаков в группах (р1) использован Q-критерий Кохрена, качественных признаков — ранговый дисперсионный анализ, для сравнения парных зависимых признаков (р2) — критерий Мак-Немара, для сравнения парных независимых признаков — χ2 для четырёхпольных таблиц с поправкой Йетса или двусторонний критерий Фишера.
Note. Here and in the Table 2: *At the time of discharge from the hospital, signs de novo in relation to the period before the disease. AD — autonomic dysfunction, ABT — antibacterial therapy. The Cochran’s Q test was used to compare the dynamics of the frequency of signs in groups (р1), rank analysis of variance was used to compare qualitative signs, the McNemar's test was used to compare paired dependent characteristics (р2), χ2 for four-field tables with the Yeats correction or two-tailed Fisher's test were used to compare paired independent features.
Типичные симптомы (слабость, утомляемость, дыхательные расстройства) во всех контактных точках встречались очень редко (1–2%). Симптомы СВД, психоэмоциональные расстройства, проблемы со сном и катаральные симптомы были распространены чаще других вне зависимости от группы сравнения. Респонденты групп COVID-19 и ОРВИ отметили симптомы СВД de novo в момент выписки из больницы по отношению к периоду до заболевания в 13,5 и 10,3% случаев соответственно (р > 0,05; см. табл. 1). Далее по отношению к предшествующей точке контакта новые симптомы СВД возникали в диапазоне 2,0–13,8% в обеих группах. После COVID-19 распространённость эмоциональных расстройств была относительно стабильной, но в группе ОРВИ имела характер параболической кривой с вершиной (20,7%) через 3 мес после выписки из больницы. В целом за год признаки СВД de novo появились у 27,0% респондентов группы COVID-19 и 34,5% группы ОРВИ (р > 0,05), а новые случаи психоэмоциональных расстройств — у 21,6 и 15,5% соответственно (р > 0,05). Все пациенты с СВД в анамнезе периодически указывали на его симптомы в тех или иных точках телефонного контакта. Симптомы СВД на протяжении всего года отсутствовали у 54% детей группы COVID-19 и 65,5% детей группы ОРВИ, расстройства психоэмоциональной сферы — у 73 и 82,8%, сна — у 75,7 и 93,1% соответственно (для всех показателей р > 0,05).
Максимальное количество жалоб через 3–6 мес после выписки из больницы ассоциировалось с новыми эпизодами острых респираторных и кишечных инфекций, которые были основной причиной обращений за медицинской помощью. Катаральные симптомы без других признаков в эти сроки встречались нередко и значительно чаще после ОРВИ, чем после COVID-19 (табл. 1). Повторно заболели ОРВИ в течение 3 мес после выписки из больницы 27 и 55,2% (р = 0,008) детей в сравниваемых группах, в течение 6 мес — 40,5 и 89,9% соответственно (р < 0,001). Подтверждённые случаи острого гастроэнтерита встречались (в разные сроки) у 13,5% детей группы COVID-19 и 6,9% детей группы ОРВИ.
Дополнительно после COVID-19 диагностированы гепатит неустановленной этиологии низкой активности длительностью 3 мес (2,7%; 95% ДИ 0,1–15,8), шейный лимфаденит и инфекция мочевыводящих путей; в группе ОРВИ — ветряная оспа (3 случая), внебольничная пневмония, отит, COVID-19 (1 случай) и инфекция мочевыводящих путей. Ничем не болели в течение года 24,3% детей группы COVID-19 и 6,9% детей группы ОРВИ (р = 0,033).
Какие-либо устойчивые нарушения, значительно влияющие на общее состояние здоровья (по самооценкам матерей), во всех временны́х точках имели 3 (8,1%; 95% ДИ 1,7–21,9) ребёнка из группы COVID-19 и 1 (1,7%; 95% ДИ 0,04–9,2%) — из группы ОРВИ (р = 0,050). Однако подобные симптомы регистрировались в анамнезе этих пациентов и до включения в исследование. У остальных детей жалобы/признаки имели преходящий характер. Не установлено влияния возраста и пола на изучаемые показатели у детей < 6 лет.
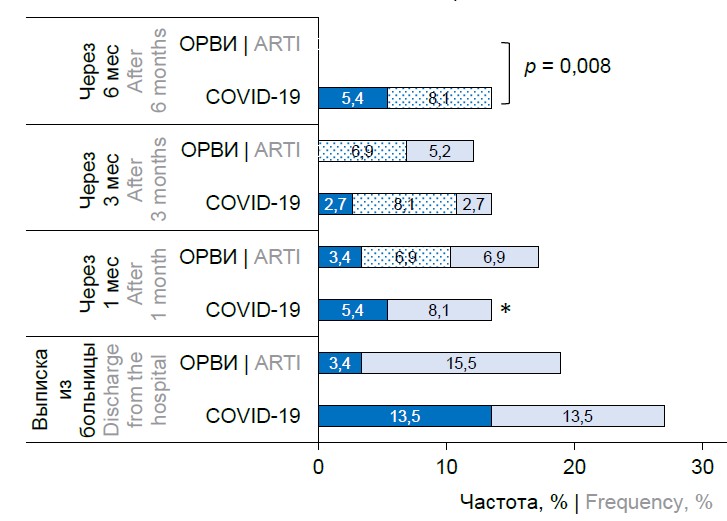
Общая частота случаев, соответствующих определению РСС, у детей < 6 лет через 1, 3, 6 и 12 мес после выписки из больницы была относительно стабильной и составила после COVID-19 — 19, 24, 30 и 16%, после ОРВИ — 19, 24, 24 и 15,5% (во всех точках р > 0,05). Но после исключения пациентов, болевших острыми инфекциями или другими установленными заболеваниями, оказалось, что РСС регистрировалось de novo редко — 2,7–8,1% через 1–3 мес после выписки из больницы, и отсутствовало через 6 мес (рисунок, а).
Частота РСС (согласно определению ВОЗ) в группах COVID-19 и ОРВИ у неболевших с учётом СВД в анамнезе и симптомов de novo.
а — дети младше 6 лет; б — дети в возрасте 6–18 лет.
*р = 0,027 между детьми < 6 лет и ≥ 6 лет; в ряду «были ранее» представлены симптомы, регистрировавшиеся по отношению к предыдущей временнóй точке.
Incidence of PCC (as defined by WHO) in non-sick children in COVID-19 and ARTI groups over time, adjusted for AD history and de novo symptoms.
a — children under 6 years old; b — children aged 6–18 years.
*p = 0.027 between children < 6 years and ≥ 6 years; the "were before" series presented symptoms recorded in relation to the previous time point; PCC — post-COVID-19 condition; AD — autonomic dysfunction.
Скорректированные шансы симптомов СВД (сОШ = 2,192; 95% ДИ 1,246–3,865; р = 0,007) или эмоциональных расстройств (сОШ = 2,081; 95% ДИ 1,035–4,187; р = 0,039) были повышены к 6 мес после выписки из больницы как у SARS-CoV-2-позитивных, так и SARS-CoV-2-негативных пациентов в том случае, если они повторно болели ОРВИ.
Старший возраст, дети ≥ 6 лет
Группа COVID-19 отличалась от группы ОРВИ смещением возрастной структуры в сторону преобладания подростков 10–17 лет (70,2% против 51,1%; р = 0,024), группа ОРВИ — более высокой частотой бронхита и более короткой продолжительностью антибактериальной терапии и противовирусной терапии (аналогично детям младшего возраста). Анамнез пациентов ≥ 6 лет не отличался, за исключением более частой истории внебольничной пневмонии среди госпитализированных с ОРВИ (табл. S3 и табл. S4 в Дополнительных материалах на сайте журнала).
Дети ≥ 6 лет оценивали свое состояние здоровья хуже, чем пациенты < 6 лет (табл. 2; табл. S5 в Дополнительных материалах на сайте журнала). В момент выписки из больницы частота жалоб и симптомов была выше (36,9%) в группе COVID-19, чем в группе ОРВИ (8,5%; табл. 2). В течение года самооценка нарушений здоровья после COVID-19 свидетельствовала об умеренном улучшении в соответствии со средним интегральным баллом. В группе ОРВИ динамика изменений имела обратную направленность (табл. 2). Пациенты ≥ 6 лет предъявляли более широкий спектр жалоб, и их среднее число на 1 ребёнка было выше, чем у детей < 6 лет, во всех точках телефонного контакта. Доля детей с большим количеством жалоб/признаков (6–25) колебалась в диапазоне 2–13% без различий между группами и временны́ми точками. Почти во всех случаях (87–88%) множественные жалобы предъявляли дети с исходными функциональными расстройствами здоровья в анамнезе.
Таблица 2. Частота регистрации симптомов и признаков у детей 6–18 лет в пост-остром периоде COVID-19 (n = 84) и ОРВИ другой этиологии (n = 47)
Table 2. Frequency of registration of symptoms and signs in children from 6 to 18 years in post-acute of COVID-19 (n = 84) and ARTI of other etiology (n = 47)
Жалобы, симптомы, признаки Сomplaints, symptoms, signs | Выписка из больницы Discharge from the hospital | Через 1 мес After 1 month | Через 3 мес After 3 months | Через 6 мес After 6 months | Через 12 мес After 12 months | р2 | |
Самочувствие нарушено (самооценка), n (%) Well-being is impaired (self-assessment), n (%) | COVID-19 ОРВИ | ARTI | 31 (36,9) 4 (8,5) р1 < 0,001 | 30 (35,7) 11 (23,4) | 23 (27,4) 11 (23,4) | 25 (29,8) 10 (21,3) | 19 (22,6) 11 (23,4) | < 0,009 0,149 |
в том числе в лёгкой степени including to a mild | COVID-19 ОРВИ | ARTI | 20 (23,8) 2 (4,3) р1 = 0,001 | 20 (23,8) 9 (19,1) | 16 (19,0) 9 (19,1) | 15 (17,9) 8 (17,0) | 15 (17,9) 8 (17,0) | < 0,009 0,267 |
Жалобы/симптомы, всего (любые, хотя бы один признак, выявленный анкетированием), n (%) Complaints/symptoms, total (any, at least one sign identified by the questionnaire), n (%) | COVID-19 ОРВИ | ARTI | 33 (39,3) 10 (21,3) р1 = 0,036 | 38 (45,2) 22 (46,8) | 36 (42,9) 24 (51,1) | 38 (45,2) 23 (48,9) | 33 (39,3) 24(51,7) | 0,617 0,002 |
Среднее количество признаков, M ± SD / Me [Q1; Q3] The average quantity of signs, M ± SD / Me [Q1; Q3] | COVID-19 ОРВИ | ARTI | 4,5 ± 5,0 / 3 [2–5] 2,0 ± 1,9 / 1 [1–2] р1 = 0,019 | 5,0 ± 4,9 / 3 [2–5] 3,0 ± 2,4 / 2 [1–4] р1 = 0,081 | 4,8 ± 5,0 / 3,6 ± 02,5 / р1 = 0,718 | 4,3 ± 3,9 / 3 [2–5] 3,3 ± 2,5 / р1 = 0,344 | 4,3 ± 3,6 / 3 [2–6] 2,9 ± 1,9 / р1 = 0,209 | 0,464 0,346 |
Средний балл самооценки общего состояния здоровья, M ± SD / Me [Q1–Q3] The average quantity of signs, M ± SD / Me [Q1; Q3] | COVID-19 ОРВИ | ARTI | 86,5 ± 16,6 95 [70; 100] 95,1 ± 10,0 / 100 [100; 100] р1 = 0,001 | 89,3 ± 15,6 100 [80; 100] 89,8 ± 15,4 / 100 [80; 100] р1 = 0,803 | 91,4 ± 14,4 100 [80; 100] 89,8 ± 15,4 / 100 [80; 100] р1 = 0,576 | 92,4 ± 14,7 100 [85; 100] 90,4 ± 14,1 / 100 [80; 100] р1 = 0,354 | 94,9 ± 11,7 100 [80; 100] 89,4 ± 15,7 / 100 [70; 100] р1 = 0,040 | < 0,001 0,049 |
Слабость, утомляемость, нарушение двигательной активности, n (%) Weakness, fatigue, locomotor activity decreased, n (%) | COVID-19 ОРВИ | ARTI | 20 (23,8) 5 (10,6) | 23 (27,4) 11 (23,4) | 18 (21,4) 11 (23,4) | 17 (20,2) 10 (21,3) | 11 (13,1) 6 (12,8) | 0,018 0,044 |
*Слабость, утомляемость, нарушение двигательной активности de novo по отношению к предыдущей временнóй точке, n (%) Weakness, fatigue, locomotor activity decreased de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 12 (14,3) 3 (6,4) | 5 (6,0) 5 (10,6) | 1 (1,2) – | 5 (6,0) 2 (4,3) | – 1 (2,1) | – |
Субфебрилитет более 2 нед, n (%) Subfebrile conditions (more than 2 weeks), n (%) | COVID-19 ОРВИ | ARTI | 9 (10,7) 1 (2,1) р1 = 0,076 | 12 (14,3) 1 (2,1) р1 = 0,031 | 10 (11,9) 1 (2,1) р1 = 0,053 | 7 (8,3) 1 (2,1) | 5 (6,0) – | 0,080 0,809 |
Головная боль, n (%) Headache, n (%) | COVID-19 ОРВИ | ARTI | 15 (17,9) 3 (6,4) р1 = 0,068 | 16 (19,0) 6 (12,8) | 14 (16,7) 6 (12,8) | 15 (17,9) 6 (12,8) | 15 (17,9) 3 (6,4) р1 = 0,068 | 0,982 0,224 |
*Головная боль de novo по отношению к предыдущей временнóй точке, n (%) Headache de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 7 (8,3) 1 (2,1) | 4 (4,8) 2 (4,3) | – – | 1 (1,2) 2 (4,3) | 3 (3,6) – | – – |
Боли в мышцах, спазмы мышц, n (%) Muscle pain, muscle spasms, n (%) | COVID-19 ОРВИ | ARTI | 2 (2,4) – | 2 (2,4) 1 (2,1) | 3 (3,6) – | 3 (3,6) – | 3 (3,6) – | – – |
Гипосмия, n (%) Hyposmia, n (%) | COVID-19 ОРВИ | ARTI | 12 (14,3) – | 6 (7,1) 1 (2,1) | 3 (3,6) 1 (2,1) | 3 (3,6) – | 2 (2,4) – | < 0,001 – |
Кожная сыпь, n (%) Skin rash, n (%) | COVID-19 ОРВИ | ARTI | – – | 1 (1,2) 1 (2,1) | 2 (2,4) 1 (2,1) | 1 (1,2) – | 1 (1,2) 1 (2,1) | – – |
Выпадение волос, n (%) Hair loss, n (%) | COVID-19 ОРВИ | ARTI | 1 (1,2) – | 3 (3,6) 1 (2,1) | 3 (3,6) 1 (2,1) | 2 (2,4) 1 (2,1) | 3 (3,6) – | – – |
Артрит, боли в суставах, n (%) Аrthritis, joint pain, n (%) | COVID-19 ОРВИ | ARTI | – – | 1 (1,2) – | 2 (2,4) – | 2 (2,4) – | 2 (2,4) – | – – |
Одышка без катаральных симптомов, n (%) Dyspnea without catarrhal symptoms, n (%) | |||||||
в покое | at rest | COVID-19 ОРВИ | ARTI | 1 (1,2) – | 1 (1,2) – | 1 (1,2) – | 1 (1,2) – | 1 (1,2) – | – |
при нагрузке | at load | COVID-19 ОРВИ | ARTI | 2 (2,4) – | 4 (4,8) – | 4 (4,8) – | 3 (3,6) – | 3 (3,6) – | – |
Психоэмоциональные расстройства, n (%) Psychoemotional disorders, n (%) | COVID-19 ОРВИ | ARTI | 10 (11,9) 2 (4,3) | 12 (14,3) 4 (8,5) | 14 (16,7) 4 (8,5) | 12 (14,3) 5 (10,6) | 13 (15,5) 5 (10,6) | 0,354 0,329 |
в том числе: | including: тревога и депрессия | anxiety and depression | COVID-19 ОРВИ | ARTI | 3 (3,6) 1 (2,1) | 3 (3,6) 1 (2,1) | 4 (4,8) 1 (2,1) | 4 (4,8) 1 (2,1) | 3 (3,6) 1 (2,1) | 0,531 0,406 |
панические атаки | panic attacks | COVID-19 ОРВИ | ARTI | 1 (1,2) – | – – | 1 (1,2) – | 1 (1,2) – | – – | – – |
*Психоэмоциональные расстройства de novo по отношению к предыдущей временнóй точке, n (%) Psychoemotional disorders de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) 1 (2,1) | 3 (3,6) 2 (4,2) | 1 (1,2) – | – 1 (2,1) | 2 (2,4) – | – – |
Непереносимость физических нагрузок, n (%) Intolerance to physical activity, n (%) | COVID-19 ОРВИ | ARTI | 6 (7,1) – | 5 (6,0) 3 (6,4) | 9 (10,7) 3 (6,4) | 7 (8,7) 3 (6,4) | 5 (6,0) 1 (2,1) | 0,405 0,092 |
Непереносимость эмоциональных нагрузок, n (%) Intolerance to emotional stress, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) – | 5 (6,0) 2 (4,3) | 4 (4,8) 2 (4,3) | 3 (3,6) 1 (2,1) | 4 (4,8) 3 (6,4) | 0,800 0,316 |
Нарушения сна, беспокойный сон, n (%) Sleep disorders, restless sleep, n (%) | COVID-19 ОРВИ | ARTI | 2 (2,4) 1 (2,1) | 5 (6,0) 2 (4,3) | 4 (4,8) 2 (4,3) | 5 (6,0) 1 (2,1) | 5 (6,0) 2 (4,3) | 0,437 0,558 |
*Нарушения сна, беспокойный сон de novo по отношению к предыдущей временнóй точке, n (%) Sleep disorders, restless sleep de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 1 (1,2) 1 (2,1) | 2 (2,4) 1 (2,1) | 1 (1,2) – | 1 (1,2) – | 2 (2,4) – | – – |
Когнитивная дисфункция, n (%) Cognitive dysfunction, n (%) | COVID-19 ОРВИ | ARTI | 8 (9,5) 2 (4,3) | 13 (15,5) 5 (10,6) | 11 (13,1) 5 (10,6) | 12 (14,3) 8 (17,0) | 9 (10,7) 1 (2,1) | 0,220 0,009 |
в том числе нарушение памяти including memory impairment | COVID-19 ОРВИ | ARTI | 3 (3,6) – | 5 (6,0) – | 5 (6,0) – | 6 (7,1) 1 (2,1) | 7 (8,3) 1 (2,1) | 0,149 0,406 |
Симптомы СВД (любые признаки), n (%) Autonomic dysfunction (any signs), n (%) | COVID-19 ОРВИ | ARTI | 34 (40,5) 10 (21,3) р1 = 0,026 | 34 (40,5) 15 (31,9) | 30 (35,7) 16 (34,0) | 31 (36,9) 15 (31,9) | 26 (31,0) 9 (19,1) | 0,436 0,002 |
*Симптомы СВД de novo по отношению к предыдущей временнóй точке, n (%) AD de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 16 (19,0) 3 (6,4) р1 = 0,086 | 4 (4,8) 5 (10,6) | – – | 6 (7,1) 3 (6,4) | 2 (2,4) – | – – |
Сердечно-сосудистые симптомы, n (%) Cardiovascular symptoms, n (%) | COVID-19 ОРВИ | ARTI | 13 (15,5) 1 (2,1) р1 = 0,018 | 18 (21,4) 4 (8,5) р1 = 0,058 | 6 (7,1) 2 (4,3) | 9 (10,7) 2 (4,3) | 11 (13,1) 1 (2,1) р1 = 0,054 | 0,011 0,406 |
СВД по адренергическому типу, n (%) Adrenergic autonomic dysfunction, n (%) | COVID-19 ОРВИ | ARTI | 13 (15,5) 2 (4,3) р1 = 0,054 | 19 (22,6) 10 (21,3) | 17 (20,2) 5 (10,6) | 15 (17,9) 6 (12,8) | 11 (13,1) 4 (14,9) | 0,243 0,033 |
СВД по ваготоническому типу, n (%) Vagotonic autonomic dysfunction, n (%) | COVID-19 ОРВИ | ARTI | 14 (16,7) 5 (10,6) | 10 (11,9) 4 (8,5) | 5 (6,0) 8 (17,0) р1 = 0,043 | 8 (9,5) 7 (14,9) | 8 (9,5) 1 (2,1) | 0,032 0,046 |
СВД по смешанному типу, n (%) Mixed-type autonomic dysfunction, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) – | 5 (6,0) 1 (2,1) | 8 (9,5) 3 (6,4) | 8 (9,5) 2 (4,2) | 7 (8,3) 1 (2,1) | 0,771 0,363 |
Гастроинтестинальные расстройства, n (%) Gastrointestinal disorders, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) — | 10 (11,9) 6 (12,8) | 11 (13,1) 6 (12,8) | 11 (13,1) 3 (6,4) | 10 (11,9) 2 (4,3) | 0,135 0,005 |
в том числе: | including: боли в животе | abdominal pain | COVID-19 ОРВИ | ARTI | 4 (4,8) – | 9 (10,7) 5 (10,6) | 9 (10,7) 5 (10,6) | 9 (10,7) 3 (6,4) | 9 (10,7) 2 (4,2) | |
запор | constipation | COVID-19 ОРВИ | ARTI | 2 (2,4) – | 2 (2,4) – | 2 (2,4) – | – – | – – | |
диарея | diarrhea | COVID-19 ОРВИ | ARTI | 1 (1,2) – | 1 (1,2) 2 (4,3) | 2 (2,4) – | 1 (1,2) – | 1 (1,2) – | |
*Гастроинтестинальные расстройства de novo по отношению к предыдущей временнóй точке, n (%) Gastrointestinal disorders de novo in relation to the previous time point, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) – | 1 (1,2) – | 1 (1,2) – | 2 (2,4) 1 (4,3) | 1 (1,2) – | – – |
Катаральные симптомы на момент телефонного контакта, n (%) Catarrhal symptoms at the telephone contact, n (%) | COVID-19 ОРВИ | ARTI | 5 (6,0) 1 (2,1) | 5 (6,0) 7 (14,9) р1 = 0,089 | 5 (6,0) 14 (29,8) р1 < 0,001 | 8 (9,5) 15 (31,9) р1 = 0,067 | 5 (6,0) 16 (34,0) р1 < 0,001 | 0,725 < 0,001 |
Только катаральные симптомы, n (%) Catarrhal symptoms only, n (%) | COVID-19 ОРВИ | ARTI | – – | 1 (1,2) 3 (6,4) р1 = 0,092 | 1 (1,2) 5 (10,6) р1 = 0,022 | 5 (6,0) 7 (14,9) р1 = 0,017 | – 9 (19,1) р1 < 0,001 | 0,287 0,009 |
Повторные эпизоды ОРВИ между точками телефонного контакта, n (%) Recurrent episodes of ARTI episodes between the points of telephone contact, n (%) | COVID-19 ОРВИ | ARTI | – – | 7 (8,3) 19 (40,4) р1 < 0,001 | 14 (16,7) 19 (40,4) р1 = 0,003 | 26 (31,0) 20 (42,6) | 17 (20,2) 18 (28,3) | 0,002 0,976 |
Всего заболеваний, n (%) Total diseases, n (%) | COVID-19 ОРВИ | ARTI | 10 (11,9) 21 (44,7) р1 < 0,001 | 17 (20,2) 21 (44,7) р1 = 0,004 | 34 (30,5) 21 (44,7) | 19 (22,6) 18 (38,3) р1 = 0,056 | < 0,001 0,872 | |
Частота антибактериальной терапии, n (%) ABT frequency, n (%) | COVID-19 ОРВИ | ARTI | – – | 6 (7,1) 5 (10,6) | 1 (1,2) 5 (10,6) р1 = 0,022 | 8 (9,5) 3 (6,4) | 7 (8,3) 3 (6,4) | 0,079 0,082 |
Количество детей, обращавшихся к врачу за период между точками телефонного контакта, n (%) The children number with doctor’s appointment between telephone contact points, n (%) | COVID-19 ОРВИ | ARTI | – – | 19 (22,6) 21 (44,7) р1 = 0,009 | 25 (29,8) 22 (46,8) р1 =0,052 | 36 (42,9) 19 (40,4) | 28 (33,3) 16 (34,0) | 0,014 0,506 |
Среднее число обращений к врачу, M ± SD Average number of medical appointments, M ± SD | COVID-19 ОРВИ | ARTI | – | 2,3 ± 1,4 2,9 ± 2,1 | 1,8 ± 2,1 1,7 ± 1,2 | 1,3 ± 0,7 1,5 ± 0,6 | 1,4 ± 0,9 1,7 ± 0,9 | 0,029 1,0 |
Количество госпитализаций между точками телефонного контакта, n (%) The hospitalizations number between telephone contact points, n (%) | COVID-19 ОРВИ | ARTI | – – | – 1 (2,1) | – 1 (2,1) | 3 (3,6) 1 (2,1) | 1 (1,2) 1 (2,1) | – – |
Дети ≥ 6 лет чаще жаловались на слабость/утомляемость, головную боль и эмоциональные расстройства (2,4–23,8%) и редко (1–7%) — на непереносимость физических и психических нагрузок, когнитивную дисфункцию, затруднённое дыхание, нарушение сна, выпадение волос и гастроинтестинальные расстройства. При «грубой» оценке в раннем периоде реконвалесценции распространённость признаков СВД (разница 19,2% (95% ДИ 3,5–34,9%); ОР = 0,9 (95% ДИ 0,04–2,50)), сердечно-сосудистых симптомов (разница 13,3% (95% ДИ 4,6–22,1%); ОР = 6,27 (95% ДИ 0,02–53,1)), субфебрильного состояния (разница 12,2% (95% ДИ 3,6–20,7%); ОР = 5,7 (95% ДИ 0,10–49,2)) и гипосмии (разница 14,3%) после COVID-19 была выше, чем после ОРВИ (табл. 2). Однако повышение рисков, связанных с COVID-19, было несущественным.
В течение года после COVID-19 распространённость доминирующих признаков, включая комплекс симптомов СВД по ваготоническому типу, последовательно снижалась (табл. 2). Другие кластеры и симптомы регистрировались на стабильном уровне. Гипосмия постепенно купировалась, но через 12 мес субъективно сохранялась в 2,4% (95% ДИ 0,6–9,1) случаев. Число новых заболеваний (в основном повторных ОРВИ) увеличилось к 6 мес и затем снизилось. В течение 6 мес после COVID-19 диагностированы 2 случая артрита (2,4%; 95% ДИ 0,4–9,1%), геморрагический васкулит (1,2%; 94% ДИ 0–7,4%), внебольничная пневмония, гнойно-воспалительные заболевания (2 случая).
После ОРВИ траектория распространённости основных симптомов была иной. Сумма симптомов СВД за счёт слабости/утомляемости, головных болей утомления и в целом вегетативной дисфункции по ваготоническому типу наросла к 3–6 мес, затем снизилась к концу года. Регистрация других нереспираторных симптомов не отличалась от COVID-19. Существенную долю причин нарушения здоровья составляли новые эпизоды ОРВИ и связанные с ними катаральные симптомы. После исходной ОРВИ в единичных случаях диагностированы цистит, бактериальный синусит и 2 эпизода COVID-19, в том числе один с гипосмией (табл. 2).
В целом, после COVID-19 (как и среди детей < 6 лет) по сравнению с группой ОРВИ риски новых эпизодов респираторных инфекций оказались более низкими через 3 мес (на 31,3% (95% ДИ 16,9–47,3); ОР = 0,79 (95% ДИ 0,55–0,91)) и через 6 мес (на 23,7% (95% ДИ 7,6–39,9); ОР = 0,59 (95% ДИ 0,26–0,77)). Соответственно ниже (на 22,1% (95% ДИ 5,3–38,9); ОР = 0,49 (95% ДИ 0,16–0,70)) была обращаемость к педиатру. В течение года среди детей ≥ 6 лет в сравниваемых группах какие-либо симптомы отсутствовали в 47,6% случаев в группе COVID-19 и в 61,7% — в группе ОРВИ (р = 0,122).
Частота РСС в сравниваемых группах была стабильной в течение полугода и умеренно снизилась через год (группа COVID-19: 44,0; 41,7; 42,9 и 33,3%; группа ОРВИ — 40,4; 40,4; 36,2 и 17,0% в индексных точках соответственно; р > 0,05). РСС чаще встречалось у детей ≥ 6 лет, чем у детей < 6 лет, через 1 мес после выписки из больницы (группа COVID-19: возрастная разница 22,7% (95% ДИ 6,3–39,3); ОР = 1,20 (95% ДИ 0,08–3,50); р = 0,009; группа ОРВИ: разница 21,5% (95% ДИ 4,2–38,7); ОР = 1,13 (95% ДИ 0,13–3,03), ОШ = 2,9 (95% ДИ 1,20–6,98); р = 0,018). В более поздние сроки возрастных отличий не установлено.
Риск симптомокомплекса РСС у пациентов ≥ 6 лет, не болевших острыми инфекциями или другими установленными заболеваниями, был выше после COVID-19, чем после ОРВИ, в течение 1 мес, а риск РСС de novo был выше только в момент выписки из стационара (р = 0,039). Далее статистической разницы по этому показателю не получено. Через 6 мес наблюдения случаи РСС de novo у детей ≥ 6 лет практически отсутствовали (рисунок, б).
Множественные и устойчивые (в течение всего года) нарушения, существенно влияющие на самочувствие, значительно чаще встречались у детей с отягощённым по СВД анамнезом, чем возникали de novo (группа COVID-19: 26,5% против 1,1% соответственно; р < 0,001; группа ОРВИ — 21,4 и 2,2% соответственно; р = 0,016). В табл. 3 представлены сОШ рисков основных кластеров симптомов, скорректированные по возрасту, отягощённому по СВД анамнезу и повторным эпизодам ОРВИ.
Таблица 3. Скорректированное по признакам вегетативной дисфункции в анамнезе и заболеваемостью ОРВИ ОШ у детей ≥ 6 лет
Table 3. History of autonomic dysfunction and incidence of acute respiratory infections adjusted odds ratio in children ≥ 6 years
Признак | Sign | сОШ Аdjusted OR | 95% ДИ 95% CI | р |
Шансы повышены после COVID-19 | Odds are increased after COVID-19 | |||
Самочувствие нарушено (самооценка), выписка из больницы Well-being is impaired (self-assessment) | 2,038 | 1,141–3,644 | 0,016 |
в том числе у детей ≥ 12 лет | including children ≥ 12 years | 1,634 | 1,065–2,507 | 0,037 |
Симптомы СВД (любые признаки), выписка из больницы Autonomic dysfunction (any signs), discharge from the hospital | 4,509 | 2,377–8,559 | < 0,001 |
Шансы повышены после ОРВИ | Odds are increased after ARTI | |||
Самочувствие нарушено (самооценка) через 6 мес Well-being is impaired (self-assessment) after 6 months | 2,484 | 1,365–4,518 | 0,003 |
*Шансы повышены у детей с СВД в анамнезе вне зависимости от группы COVID-19/ОРВИ Odds are increased in children with a history of autonomic dysfunction regardless of COVID-19/ARTI group | |||
РСС через 1 мес | After 1 months | 3,187 | 1,889–5,381 | < 0,001 |
РСС через 6 мес | After 6 months | 3,333 | 1,806–6,147 | < 0,001 |
Самочувствие нарушено (самооценка) | Well-being is impaired (self-assessment) | |||
через 1 мес | after 1 months | 1,756 | 2,112–1,068 | 0,015 |
через 6 мес | after 6 months | 1,824 | 1,157–2,872 | 0,009 |
Головная боль через 1 мес | Headache after 1 months | |||
через 1 мес | after 1 months | 2,809 | 1,614–4,889 | < 0,001 |
через 6 мес | after 6 months | 3,274 | 1,831–5,795 | < 0,001 |
Слабость, утомляемость, нарушение двигательной активности Weakness, fatigue, locomotor activity | |||
через 1 мес | after 1 months | 2,440 | 1,551–3,838 | < 0,001 |
через 6 мес | after 6 months | 2,472 | 1,527–4,007 | < 0,001 |
Психоэмоциональные расстройства | Psychoemotional disorders | |||
через 1 мес | after 1 months | 3,447 | 1,774–7,007 | < 0,001 |
через 6 мес | after 6 months | 2,918 | 1,596–5,333 | < 0,001 |
Симптомы СВД (любые признаки) через 1 мес Autonomic dysfunction (any signs) after 1 month | 3,387 | 2,076–5,474 | < 0,001 |
в том числе у детей ≥ 12 лет | including children ≥ 12 years | 1,718 | 1,070–2,759 | 0,024 |
Симптомы СВД (любые признаки) через 6 мес Autonomic dysfunction (any signs) after 6 months | 3,187 | 1,917–5,296 | < 0,001 |
Шансы повышены у повторно болевших ОРВИ вне зависимости от группы COVID-19/ОРВИ Odds are increased in children with repeated ARTI regardless of the COVID-19/ARTI group | |||
Когнитивная дисфункция через 6 мес | Cognitive dysfunction after 6 months | 1,745 | 1,023–2,977 | 0,041 |
СВД по ваготоническому типу через 6 мес Vagotonic autonomic dysfunction after 6 months | 1,788 | 1,007–3,171 | 0,047 |
Симптомы СВД (любые признаки) через 6 мес Autonomic dysfunction (any signs) after 6 months | 1,768 | 1,181–2,649 | 0,006 |
Примечание: *ОШ были повышены во всех временны́х точках контакта, для удобства приведены только точки 1 и 6 мес.
Note: *Аt all time points of contact, odds were increased for these signs only points of 1 and 6 months are given for convenience.
Из табл. 3 видно, что шансы жалоб после COVID-19 были повышены в сравнении с ОРВИ только в момент выписки из стационара, особенно у детей ≥ 12 лет, но через 6 мес шансы были более высокими в группе ОРВИ. Оказалось, что не этиология исходной респираторной инфекции, а именно СВД в анамнезе значительно увеличивал риски доминирующих симптомов во всех точках телефонного контакта. У подростков ≥ 12 лет такие риски были более высокими, чем у детей < 12 лет, если до исходного заболевания регистрировался СВД (сОШ = 3,2; 95% ДИ 2,0–5,2; р < 0,001). Интересно, что повторные респираторные эпизоды повышали шансы наиболее значимых кластеров (СВД, в том числе по ваготоническому типу и когнитивных расстройств) к 6 мес наблюдения вне зависимости от этиологии исходной инфекции.
Обсуждение
Согласно последним данным, РСС у детей характеризуется несколькими группами признаков/состояний [1, 24]. После тяжёлых форм COVID-19 и у коморбидных пациентов РСС диагностируется чаще и оказывает более существенное влияние на детское здоровье [1, 3, 25]. Настоящая работа представляет собой попытку объяснить гетерогенность клинических проявлений и временнóй динамики РСС.
В целом мы получили информацию о распространённости, спектре и динамике симптомов, совпадающую с большинством опубликованных систематических обзоров и метаанализов [1, 4, 7, 8]. Симптомы, выявленные при анкетировании, встречались с частотой 32–39%. Наиболее распространёнными были психоэмоциональный кластер и кластер СВД, хотя дети старшего возраста более детально обозначали ощущаемые симптомы, что естественно. Существенную долю составлял респираторный кластер, нередко единственный.
В целом пациенты из групп COVID-19 и ОРВИ испытывали одинаковые симптомы. «Грубая» (нескорректированная по возможным искажающим факторам) оценка отличий группыы COVID-19 от SARS-CoV-2-отрицательной группы обнаружила более высокие риски нарушений самочувствия (дополнительно у детей < 6 лет — проблемы со сном, а у детей ≥ 6 лет — гипосмия и кластер СВД) только в периоде ранней реконвалесценции. Разница по большинству конкретных признаков отсутствовала, что, вероятно, связано с исключением коморбидных пациентов. Мы подтвердили увеличение распространённости некоторых симптомов среди детей старшей возрастной группы (особенно ≥ 12 лет), описанную ранее [12].
В настоящем исследовании наблюдалась различная динамика отдельных симптомов (неоднородные сроки появления и длительность), отмеченная и другими авторами [14–16]. После COVID-19 общее число жалоб последовательно снижалось параллельно повышению среднего балла личностной оценки состояния здоровья. У детей < 6 лет статистическая динамика отдельных кластеров отсутствовала, а у детей ≥ 6 лет частота гипосмии, кластеров утомляемости и СВД (сердечно-сосудистых вегетативных симптомов и СВД по ваготоническому типу) существенно уменьшилась в течение года. В группе ОРВИ сумма негативных субъективных ощущений наросла к 3–6 мес в ассоциации со значительной частотой повторных эпизодов респираторных инфекций: у детей < 6 лет за счёт психоэмоционального кластера, у пациентов ≥ 6 лет — за счёт кластеров когнитивного, усталости и ваготонического СВД. Средний оценочный балл состояния здоровья в группе ОРВИ практически не менялся. На протяжении всего года большинство пациентов обеих групп испытывало лёгкие нарушения здоровья, и их продолжительность не превышала 3–6 мес.
Ещё на ранних этапах пандемии исследователи отметили значительное сходство РСС с клиническими проявлениями дисфункции ВНС [6, 26]. До распространения COVID-19 было показано, что синдром постуральной ортостатической тахикардии, основными клиническими признаками которого являются головокружение, тахикардия, головная боль и трудности с концентрацией внимания, наиболее часто возникает в молодом возрасте с медианой 14 лет и диагностируется со значительным опозданием у большинства пациентов [27]. Принимая во внимание эти данные, мы сосредоточились на определении разницы распространённости симптомов РСС у детей и подростков, имевших и не имевших подобные состояния до COVID-19, что, на наш взгляд, является сильной стороной исследования.
У детей < 6 лет СВД в анамнезе регистрировался редко, поэтому возможности углублённого анализа по этому признаку были ограничены. В старшей возрастной группе расчёт сОШ с поправкой на возраст и историю СВД в прошлом значительно сузил диапазон и размер эффектов COVID-19. Группа COVID-19 отличалась от SARS-CoV-2-отрицательного контроля только в момент выписки из больницы повышенными рисками жалоб на плохое самочувствие. В других временны́х точках частота симптомов ассоциировалась не с этиологией исходной респираторной инфекции (COVID-19 или ОРВИ), но именно с историей дисфункции ВНС до пандемии. Среди пациентов без истории аналогичных симптомов и не болевших в течение года РСС de novo был редким явлением (2,7–8,0%) без статистических отличий между группами COVID-19 и ОРВИ. Суммарно (вне зависимости от исходной инфекции) множественные (5–25) и устойчивые (во всех индексных точках) симптомы, оценённые пациентами как существенные, возникали de novo ещё реже — в 1,7% случаев (95% ДИ 0,4–4,9), но значительно чаще среди детей с СВД в анамнезе — 25% случаев (95% ДИ 13,6–39,6%; разница 23,3% (10,9–35,7%), ОР = 14,8 (4,4–50,6); р < 0,001). Представляется, что риски РСС у большинства пациентов были обусловлены исходным состоянием физического и психического здоровья, а личностное восприятие стрессовой ситуации в условиях текущей пандемии играло весомую роль в качестве поддерживающего триггера симптомов. Вместе с тем некоторые пациенты действительно ощущали себя больными, о чём свидетельствовали частые обращения к врачу.
Несмотря на то что взаимосвязанный с COVID-19 педиатрический СВД изучен недостаточно, представлены убедительные биомаркеры дисбаланса ВНС как в остром периоде инфекции, так и после неё [28–30]. R. Buchhorn показал, что данные вариабельности сердечного ритма после COVID-19 существенно не отличаются от таковых у подростков с вегетативной дисфункцией, возникшей из-за психосоматических заболеваний до пандемии COVID-19 [31]. Исследование B.H. Shaw и соавт., проведённое незадолго до пандемии COVID-19, продемонстрировало различные триггеры дисавтономии со значительным преобладанием инфекции (41%) и психологических проблем (28%). Пубертатный период развития ребёнка также отмечен в качестве важного предиктора СВД. Интересно, что в этом исследовании 40% пациентов сообщили о начале симптомов через 3 мес после инициирующего события [27]. Дисбаланс ВНС описан и при других респираторных вирусных инфекциях, например при гриппе [32] или респираторно-синцитиальной инфекции [33].
Косвенное подтверждение этих данных получено и в настоящей работе, т. к. частота жалоб ваготонического СВД и когнитивного кластера увеличилась через 3–6 мес у SARS-CoV-2-негативных пациентов, которые чаще болели повторными ОРВИ. А поправка на искажающие факторы обнаружила значимую роль повторных респираторных инфекций в увеличении рисков таких жалоб. Углублённые исследования продемонстрировали при COVID-19 вегетативные нарушения с преобладанием парасимпатического тонуса [34], хотя многофакторная генерация симптомов и индивидуальные характеристики пациентов опосредуют сложные механизмы дисбаланса ВНС [30].
Стрессовые события являются важнейшим триггером СВД, особенно у предрасположенных пациентов. Пандемия SARS-CoV-2 на глобальном уровне вызвала значительное ухудшение психического и когнитивного здоровья не только у взрослых, но и у детей, что получило название «коронавирусная тревога» [35–37]. Беспокойство о своём здоровье и здоровье близких, страх, негативное освещение в средствах массовой информации, социальная изоляция и отсутствие физической активности усилили стрессовое давление пандемии. Не только подростки, которые более осознанно реагируют на негативный информационный поток, страдали от устойчивых переживаний. Дети младшего возраста также испытывали субъективную тревогу в ответ на тревожность матери [38, 39]. Пациенты с особыми психологическими потребностями или тревожные на исходном уровне имели повышенную чувствительность к вызовам эпидемиологической ситуации, связанной с распространением SARS-CoV-2 [37, 38]. Чрезмерная озабоченность состоянием здоровья может сохраняться в течение многих месяцев после COVID-19 [40]. У взрослых ожидание симптомов, базовая симптоматическая психологическая нагрузка и сведения о перенесённой коронавирусной болезни, но не серологическое её подтверждение были предикторами ухудшения соматических симптомов [41]. Использование шкал для оценки нейропсихиатрических симптомов и соматизации подтвердили субъективную непереносимость стресса и субъективный когнитивный дефицит у пациентов с РСС [42]. По нашим данным, повторные респираторные эпизоды в условиях продолжающейся пандемии как таковые или в качестве эффекта ноцебо, по-видимому, поддерживали/углубляли чувство страха, тревогу и депрессию.
Результаты нашего исследования поддерживают модель РСС, в которой совокупность симптомов представляет собой действительно переживаемые стойкие соматические симптомы, которые обычно носят функциональный характер и, следовательно, потенциально обратимы. РСС, вероятно, является расстройством с соматическими симптомами и предрасполагающими, провоцирующими и закрепляющими факторами [10].
Таким образом, представляется, что РСС не является уникальным событием, свойственным COVID-19, и, по всей видимости, не может быть нозологической единицей клинического диагноза. По нашим данным, единственной клинической характеристикой SARS-CoV-2-инфекции были хемосенсорные расстройства, которые распространены у детей старшего возраста и подростков (сформулировать свои ощущения в виде жалобы дети младших возрастных групп не способны) и сохраняются долго [43]. Интересно, что изначальная выраженность гипосмии, эмоциональный стресс и депрессия могут быть факторами риска её персистенции в течение 2 лет [44]. Другие специфичные симптомы для COVID-19 и РСС в сравнении с SARS-CoV-2-негативными пациентами нами не установлены.
Ограничениями данного исследования можно считать сбор информации анкетированием без инструментальных исследований, которые приняты для диагностики СВД и связанных сердечно-сосудистых расстройств. Логично допустить, что матери младших детей и дети старшего возраста, зная о своем заболевании и находясь в условиях стрессового воздействия пандемии, склонны неосознанно искажать истинную картину собственного здоровья, что, вероятно, дополнительно стимулировалось наводящими вопросами анкет. Мы оценивали сведения о повторных эпизодах ОРВИ и повторном тестировании наличия SARC-CoV-2 со слов пациентов, и невозможно точно исключить субъективные ошибки данных, хотя в России в этот период было строго регламентировано тестирование всех пациентов с ОРВИ. Возраст пациентов в группе COVID-19 был немного смещён в сторону детей старше 12 лет, имевших более частые жалобы. Тогда следует предполагать вероятность меньших рисков COVID-19, чем установлено в данной работе. Вместе с тем проспективный тип нашего исследования, исключение факторов (тяжесть заболевания и коморбидность), способных заведомо вызвать смещение данных, учёт выраженности симптомов и их динамической вариабельности, незначительная доля отсева и учёт новых событий (заболеваний) на протяжении периода наблюдения позволяют считать, что полученные данные имеют научную и практическую пользу.
Заключение
Данные о распространённости РСС у детей различаются из-за отсутствия конкретных диагностических критериев, надёжных биомаркеров и существенных ограничений многих проведённых исследований. Настоящая работа представляет собой попытку поиска объяснений структурной и временнóй вариабельности РСС как такового и поэтому была сосредоточена на поисках взаимосвязей симптомов после COVID-19 с исходными функциональными нарушениями и любыми событиями в течение года. Поправка на возраст и историю СВД в прошлом позволила установить редкую распространённость РСС (2,7–8,0%) и отсутствие различий между пациентами с подтверждённой или исключённой молекулярными и серологическими методами SARS-CoV-2-инфекции. Кроме длительно сохраняющейся гипосмии, мы не обнаружили специфичных последствий COVID-19 в сравнении с ОРВИ. В большинстве случаев нарушения были лёгкими и продолжались в течение 3–6 мес. Устойчивые и множественные симптомы, воспринимавшиеся пациентами как серьёзные, обнаруживались у четверти пациентов с СВД в прошлом и только у 1,7% пациентов de novo. Результаты исследования показали, что повторные респираторные инфекции в условиях продолжающейся пандемии могут быть значимым триггером новых симптомов, что объясняет описанную ранее временну́ю вариабельность РСС. Учитывая наши и появившиеся в последнее время данные, мы поддерживаем актуальную концепцию, в которой РСС представляет собой соматоформное функциональное расстройство, вероятно, социогенного характера у тревожных на исходном уровне пациентов.
Изучение РСС представляет новые аспекты последствий широко распространённых респираторных вирусных инфекций, поскольку некоторые пациенты действительно нуждаются как в медицинской, так и в психосоциальной реабилитации.
1 WHO. A clinical case definition for post COVID-19 condition in children and adolescents by expert consensus, 16 February 2023. Available at: https://who.int/publications/i/item/WHO-2019-nCoV-Post-COVID-19-condition-CA-Clinical-case-definition-2023-1
Об авторах
Елена Руслановна Мескина
Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
Автор, ответственный за переписку.
Email: meskinaelena@rambler.ru
ORCID iD: 0000-0002-1960-6868
д-р мед. наук, зав. отд. детских инфекций отдела терапии, профессор каф. детских болезней факультета усовершенствования врачей
Россия, МоскваМарима Касумовна Хадисова
Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
Email: murzabekova.marina.1979@mail.ru
ORCID iD: 0000-0001-8293-6643
канд. мед. наук, с. н. с. отд. детских инфекций отдела терапии
Россия, МоскваАнна Юрьевна Ушакова
Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
Email: vaoe_08@mail.ru
ORCID iD: 0000-0001-8438-7609
канд. мед. наук, доцент каф. инфекционных болезней факультета усовершенствования врачей
Россия, МоскваЕлена Евгеньевна Целипанова
Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
Email: elena-tselip@yandex.ru
ORCID iD: 0000-0002-0586-8402
канд. мед. наук, с. н. с. отд. детских инфекций отдела терапии
Россия, МоскваЛидия Алексеевна Галкина
Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского
Email: lidiya140855@mail.ru
ORCID iD: 0000-0002-0052-2867
канд. мед. наук, с. н. с. отд. детских инфекций отдела терапии
Россия, МоскваСписок литературы
- Rao S., Gross R.S., Mohandas S., et al. Postacute sequelae of SARS-CoV-2 in children. Pediatrics. 2024;153(3):e2023062570. DOI: https://doi.org/10.1542/peds.2023-062570.
- Stephenson T., Allin B., Nugawela M.D., et al. Long COVID (post-COVID-19 condition) in children: a modified Delphi process. Arch. Dis. Child. 2022;107(7):674–80. DOI: https://doi.org/10.1136/archdischild-2021-323624
- Rao S., Lee G.M., Razzaghi H., et al. Clinical features and burden of post acute sequelae of SARS-CoV-2 infection in children and adolescents. JAMA Pediatr. 2022;176(10):1000–9. DOI: https://doi.org/10.1001/jamapediatrics.2022.2800
- Hua M.J., Butera G., Akinyemi O., Porterfield D. Biases and limitations in observational studies of Long COVID prevalence and risk factors: A rapid systematic umbrella review. PLoS One. 2024;19(5):e0302408. DOI: https://doi.org/10.1371/journal.pone.0302408
- Behnood S., Newlands F., O’Mahoney L., et al. Persistent symptoms are associated with long term effects of COVID-19 among children and young people: Results from a systematic review and meta-analysis of controlled studies. PLoS One. 2023;18(12):e0293600. DOI: https://doi.org/10.1371/journal.pone.0293600
- Lopez-Leon S., Wegman-Ostrosky T., Ayuzo Del Valle N.C., et al. Long-COVID in children and adolescents: a systematic review and meta-analyses. Sci. Rep. 2022;12(1):9950. DOI: https://doi.org/10.1038/s41598-022-13495-5
- Zheng Y.B., Zeng N., Yuan K., et al. Prevalence and risk factor for long COVID in children and adolescents: A meta-analysis and systematic review. J. Infect. Public Health. 2023;16(5): 660–72. DOI: https://doi.org/10.1016/j.jiph.2023.03.005
- Schiavo M., Di Filippo P., Porreca A., et al. Potential predictors of long COVID in Italian children: a cross-sectional survey. Children (Basel). 2024;11(2):221. DOI: https://doi.org/10.3390/children11020221
- Ma Y., Deng J., Liu Q., et al. Long-term consequences of asymptomatic SARS-CoV-2 infection: a systematic review and meta-analysis. Int. J. Environ. Res. Public Health. 2023;20(2):1613. DOI: https://doi.org/10.3390/ijerph20021613
- Joffe A.R., Elliott A. Long COVID as a functional somatic symptom disorder caused by abnormally precise prior expectations during Bayesian perceptual processing: а new hypothesis and implications for pandemic response. SAGE Open Med. 2023;11:20503121231194400. DOI: https://doi.org/10.1177/20503121231194400
- Xu Z., Wang W., Zhang D., et al. Excess risks of long COVID symptoms compared with identical symptoms in the general population: a systematic review and meta-analysis of studies with control groups. J. Glob. Health. 2024;14:05022. DOI: https://doi.org/10.7189/jogh.14.05022
- Stephenson T., Pinto Pereira S.M., Shafran R., et al. Physical and mental health 3 months after SARS-CoV-2 infection (long COVID) among adolescents in England (CLoCk): a national matched cohort study. Lancet Child Adolesc. Health. 2022;6(4):230–9. DOI: https://doi.org/10.1016/S2352-4642(22)00022-0
- Luo D., Mei B., Wang P., et al. Prevalence and risk factors for persistent symptoms after COVID-19: a systematic review and meta-analysis. Clin. Microbiol. Infect. 2024;30(3):328–35. DOI: https://doi.org/10.1016/j.cmi.2023.10.016
- Pazukhina E., Andreeva M., Spiridonova E., et al. Prevalence and risk factors of post-COVID-19 condition in adults and children at 6 and 12 months after hospital discharge: a prospective, cohort study in Moscow (StopCOVID). BMC Med. 2022;20(1):244. DOI: https://doi.org/10.1186/s12916-022-02448-4
- Чернявская А.С., Симонова О.И., Каширская Н.Ю. Особенности постковидного синдрома у детей, перенесших инфекцию в легкой форме. Медицинский совет. 2023;17(17):187–93. Chernyavskaya A.S., Simonova O.I., Kashirskaya N.Yu. Characteristics of post COVID-19 condition in children after mild COVID-19. Medical Council. 2023; 17(17):187–193. DOI: https://doi.org/10.21518/ms2023-386 EDN: https://elibrary.ru/wvozve
- Stephenson T., Pinto Pereira S.M., Nugawela M.D., et al. Long COVID-six months of prospective follow-up of changes in symptom profiles of non-hospitalised children and young people after SARS-CoV-2 testing: а national matched cohort study (The CLoCk) study. PLoS One. 2023;18(3):e0277704. DOI: https://doi.org/10.1371/journal.pone.0277704
- Pinto Pereira S.M., Shafran R., Nugawela M.D., et al. Natural course of health and well-being in non-hospitalised children and young people after testing for SARS-CoV-2: a prospective follow-up study over 12 months. Lancet Reg. Health Eur. 2023;25:100554. DOI: https://doi.org/10.1016/j.lanepe.2022.100554
- Pinto Pereira S.M., Nugawela M.D., Rojas N.K., et al. Post-COVID-19 condition at 6 months and COVID-19 vaccination in non-hospitalised children and young people. Arch. Dis. Child. 2023;108(4):289–95. DOI: https://doi.org/10.1136/archdischild-2022-324656
- Исаева Е.П., Зайцева О.В., Локшина Э.Э. и др. Качество жизни детей после перенесенной новой коронавирусной инфекции. Медицинский совет. 2023;17(1):198–204. Isaeva E.P., Zaytseva O.V., Lokshina E.E., et al. Quality of life in children after a new coronavirus infection. Medical Council. 2023;17(1):198–204. DOI: https://doi.org/10.21518/ms2022-013 EDN: https://elibrary.ru/pduzar
- Vu T.T., Nguyen K.C., Nguyen H.T., et al. Prevalence and symptom profile of long COVID among schoolchildren in Vietnam. Viruses. 2024;16(7):1021. DOI: https://doi.org/10.3390/v16071021
- Robinson J.L., Le Saux N. Children and long-COVID: Do they go together? J. Assoc. Med. Microbiol. Infect. Dis. Can. 2022;7(4):300–6. DOI: https://doi.org/10.3138/jammi-2022-09-26
- Chaichana U., Man K.K.C., Chen A., et al. Definition of post-COVID-19 condition among published research studies. JAMA Netw. Open. 2023;6(4):e235856. DOI: https://doi.org/10.1001/jamanetworkopen.2023.5856
- Goretzki S.C., Brasseler M., Dogan B., et al. High prevalence of alternative diagnoses in children and adolescents with suspected long COVID — a single center cohort study. Viruses. 2023;15(2):579. DOI: https://doi.org/10.3390/v15020579
- Parzen-Johnson S., Katz B.Z. Navigating the spectrum of two pediatric COVID-19 complications: multi-system inflammatory syndrome in children and post-acute sequelae of SARS-CoV-2 infection. J. Clin. Med. 2024;13(4):1147. DOI: https://doi.org/10.3390/jcm13041147
- Lap C.R., Brackel C.L.H., Winkel A.M.A.M., et al. Post-COVID-19 condition in children: epidemiological evidence stratified by acute disease severity. Pediatr. Res. 2024. DOI: https://doi.org/10.1038/s41390-024-03597-3
- Becker R.C. Autonomic dysfunction in SARS-CoV-2 infection acute and long-term implications COVID-19 editor’s page series. J. Thromb. Thrombolysis. 2021;52(3):692–707. DOI: https://doi.org/10.1007/s11239-021-02549-6
- Shaw B.H., Stiles L.E., Bourne K., et al. The face of postural tachycardia syndrome — insights from a large cross-sectional online community-based survey. J. Intern. Med. 2019;286(4):438–48. DOI: https://doi.org/10.1111/joim.12895
- Woo M.S., Shafiq M., Fitzek A., et al. Vagus nerve inflammation contributes to dysautonomia in COVID-19. Acta Neuropathol. 2023;146(3):387–94. DOI: https://doi.org/10.1007/s00401-023-02612-x.
- Haischer M.H., Opielinski L.E., Mirkes L.M., et al. Heart rate variability is reduced in COVID-19 survivors and associated with physical activity and fatigue. Physiol. Rep. 2024;12(2):e15912. DOI: https://doi.org/10.14814/phy2.15912
- Scala I., Rizzo P.A., Bellavia S., et al. Autonomic dysfunction during acute SARS-CoV-2 infection: a systematic review. J. Clin. Med. 2022;11(13):3883. DOI: https://doi.org/10.3390/jcm11133883
- Buchhorn R. Therapeutic approaches to dysautonomia in childhood, with a special focus on long COVID. Children (Basel). 2023;10(2):316. DOI: https://doi.org/10.3390/children10020316
- Mattei J., Teyssier G., Pichot V., et al. Autonomic dysfunction in 2009 pandemic influenza A (H1N1) virus-related infection: a pediatric comparative study. Auton. Neurosci. 2011;162(1-2):77–83. DOI: https://doi.org/10.1016/j.autneu.2011.03.003
- Stock C., Teyssier G., Pichot V., et al. Autonomic dysfunction with early respiratory syncytial virus-related infection. Auton. Neurosci. 2010;156(1-2):90–5. DOI: https://doi.org/10.1016/j.autneu.2010.03.012
- Delogu A.B., Aliberti C., Birritella L., et al. Autonomic cardiac function in children and adolescents with long COVID: a case-controlled study. Eur. J. Pediatr. 2024;183(5):2375–82. DOI: https://doi.org/10.1007/s00431-024-05503-9
- Racine N., McArthur B.A., Cooke J.E., et al. Global prevalence of depressive and anxiety symptoms in children and adolescents during COVID-19: A meta-analysis. JAMA Pediatr. 2021;175(11):1142–50. DOI: https://doi.org/10.1001/jamapediatrics.2021.2482
- Fortuna L.R., Brown I.C., Lewis Woods G.G., Porche M.V. The impact of COVID-19 on anxiety disorders in youth: coping with stress, worry, and recovering from a pandemic. Child Adolesc. Psychiatr. Clin. N. Am. 2023;32(3):531–42. DOI: https://doi.org/10.1016/j.chc.2023.02.002
- Panchal U., Salazar de Pablo G., Franco M., et al. The impact of COVID-19 lockdown on child and adolescent mental health: systematic review. Eur. Child Adolesc. Psychiatry. 2023;32(7):1151–77. DOI: https://doi.org/10.1007/s00787-021-01856-w
- Terin H., Açıkel S.B., Yılmaz M.M., Şenel S. The effects of anxiety about their parents getting COVID-19 infection on children’s mental health. Eur. J. Pediatr. 2023;182(1):165–71. DOI: https://doi.org/10.1007/s00431-022-04660-z
- Hagan M.J., Roubinov D.R., Cordeiro A., et al. Young children’s traumatic stress reactions to the COVID-19 pandemic: the long reach of mothers’ adverse childhood experiences. J. Affect. Disord. 2022;318:130–8. DOI: https://doi.org/10.1016/j.jad.2022.08.061
- Horn M., Wathelet M., Amad A., et al. Persistent physical symptoms after COVID-19 infection and the risk of somatic symptom disorder. J. Psychosom. Res. 2023;166:111172. DOI: https://doi.org/10.1016/j.jpsychores.2023.111172
- Engelmann P., Löwe B., Brehm T.T., et al. Risk factors for worsening of somatic symptom burden in a prospective cohort during the COVID-19 pandemic. Front. Psychol. 2022;13:1022203. DOI: https://doi.org/10.3389/fpsyg.2022.1022203
- Tröscher A., Gebetsroither P., Rindler M., et al. High somatization rates, frequent spontaneous recovery, and a lack of organic biomarkers in post-COVID-19 condition. Brain Behav. 2024;14(10):e70087. DOI: https://doi.org/10.1002/brb3.70087
- Almoznino G., Gleicher D., Kharouba J., Blumer S. Olfactory and gustatory disorders associated with SARS-CoV-2 infection in children and adults: a topic review. Quintessence Int. 2023;54(10):852–66. DOI: https://doi.org/10.3290/j.qi.b4313291
- Liao B., Deng Y.K., Zeng M., Liu Z. Long-term consequences of COVID-19: chemosensory disorders. Curr. Allergy Asthma Rep. 2023;23(2):111–9. DOI: https://doi.org/10.1007/s11882-022-01062-x
Дополнительные файлы